���������Ĺ��ܲ�ȫ���˵Ļ���
����������ϰ��2019�껤ʿ�ʸ��Եڶ�����ϰ���Ĺ��ܲ�ȫ���˵Ļ���
�����ھ�����������������£�����ԭ���Ե��������ļ��������½�������Ѫ�����٣��·�ѭ����(��)��ѭ��������Ѫ������ά�ֻ����л��Ҫ��һ���ٴ��ۺ�������Ϊ��Ѫ������˥�ߡ������ļ�������������Ѫ�����пɻ��������������ҳ�ӯѹ�쳣���ߣ��·�ѭ��������Ѫ����Ϊ����������˥�ߡ�����˥�߰������IJ��ֿɷ�Ϊ���ġ����ĺ�ȫ��˥�ߣ�����չ�ٶȿɷ�Ϊ��������˥�ߺ���������˥�ߣ�����������˥�߾Ӷ�;���������������ϰ���Ϊ�����Ժ�����������˥�ߡ�
����(һ)��������˥��
������������˥�������Ƕ�����Ѫ�ܼ��������չ��ޣ�Ҳ����������Ҫԭ�������Ե�֢״Ϊ�������Ѻͷ����������Ե�����Ϊˮ�ס�
����1.�Ĺ��ּܷ� ���ݲ��˵��Ծ���������Ĺ��ܷ�Ϊ4����
����(1)I����������������ơ���ʱҪע����Ϣ��������һ������������Ӧ��������˶����������Ͷ���
����(2)�������������ޣ��ճ�������������������ļ¡���ʱӦע���Ͷ�ʱ������Ϣ(���ݽ��)���ʵ����������������ͼ����Ͷ���ǿ������Ӧ����Ϣ��
����(3)��������������ޣ����»�����������������ļ�;��ʱӦ�ϸ�����һ����������
����(4)������������ض����ޣ���Ϣʱ�෦�����������ļ�;��ʱ���ϸ��Դ���һ�л��������ɡ�
����2.����
����(l)ԭ�����ļ�������IJ����ļ��������ļ������ȡ�
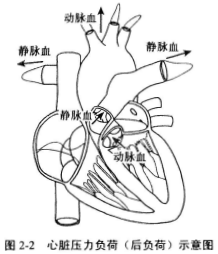
����(2)���ฺ�ɹ��أ�������������(ǰ����)��ѹ������(��)���ء�
������ǰ���ɹ��أ����������Ĥ�رղ�ȫ�������ꡢ��������رղ�ȫ;�����ķ����������������������༲�����緿���ȱ���Ҽ��ȱ�𣬶�������δ��;���⣬����ȫ��Ѫ�������༲�������״�ٹ��ܿ���֢������ƶѪ�ȡ�
�����ںɹ��أ���Ҫ��������������������Ѫ�������ӵļ����������Һɹ��صļ���Ϊ��Ѫѹ������������խ�ȡ������Һɹ��صļ���Ϊ�ζ�����ѹ���ζ�������խ�ȡ�����ǰ����ʾ���ͼ2.1��ͼ2-2��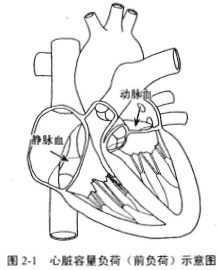
����3.����
����(1)��Ⱦ����������Ⱦ�����������Ҫ������
����(2)����ʧ�����ر����ķ�������
����(3)Ѫ�������ӣ��������ι��ࡢ��Һ������ࡣ
����(4)����������ѹ�����������������������ۡ�
����(5)����ͷ��䡣
����(6)ҩ�����Ʋ���������ػ�����������������ǡ��Ӧ�������ļ���������ҩ��ȡ�
����(7)�ϲ��������������״�ٹ��ܿ���֢��ƶѪ��ˮ������ʴ�л�����ƽ�����ҡ�
����4.�ٴ�����
����(1)����˥�ߣ���Ҫ����Ϊ��ѭ����Ѫ������Ѫ�����͡�
������֢״�������Ժ������ѡ�����ҹ��������ѡ����������Ȳ�ͬ�̶ȵ���Դ�Ժ������ѡ����ԡ���̵����Ѫ����礣����ڳ��ֿ��ԡ��Ȱ�ɫ��ĭ��̵Ϊ���ص㣬�緢������ˮ�ף���ȴ����ۺ�ɫ��ĭ̵��Ϊ���ݺ�֧������Ѫ��ëϸѪ���������¡�����Ѫ�����ͣ����־뵡��������ͷ�Ρ�ʧ�ߡ���˯�������֢״�����߿���������������
���������������ʼӿ죬��������һ�����������ļ��������ڱ����ɣ����ε�ʪ��������������������������˥�ߵ�������������
����(2)����˥�ߣ���Ҫ���־�Ϊ��ѭ��������Ѫ��
������֢״�����ġ�Ż�¡�ʳ��ȱ��������ҹ��ȡ�
����������������������ĵʹ���λ��ˮ��(��˫��֫ˮ�ס���ˮ���Դ���������β�������ԣ�������)��������������ŭ��������˥�ߵ���Ҫ������ŭ���뾲��ѹ���̶߳ȳ����ȡ��ξ�������������������������ԡ��δ��ѹʹ�������߿ɷ�չΪ��Դ�Ը�Ӳ�������������ѪҺ�еĻ�ԭѪ�쵰��������¡�
����(3)ȫ��˥�ߣ�����ͬʱ��������˥�ߺ�����˥�ߡ���������˥�߳���ʱ������Ѫ���ٴ����ֿɼ��ᡣ
����5.�������
����(1)X��飺��Ӱ��С�����μ�����Ѫ�ij̶ȿɷ�ӳ�Ĺ���״̬���ɱ���Ϊ����Ѫ��Ӱ��ǿ�����·ζ�������(�ζ���ѹ������)����Ұģ��(�μ���ˮ��)����Ұ��������ɼ���ˮƽ��״ӰKerley B��(��СҶ����ڻ�Һ)�����Է���Ѫ�������Ա��֡�
����(2)�����Ķ�ͼ���ܸ�ȷ��ӳ��ǻ��С����Ĥ�����������Ѫ�����ɷ�ӳ������������(������Ѫ����>50%)��
����(3)�����Ժ��ؼ�飺���ж�����ǻ��С��������Ѫ��������������ӯ���ʡ�
����(4)��-�������˶����顣
����(5)�д���Ѫ������ѧ��飺Ư�����ܿɴ��߽��У��ⶨ����λ��ѹ����ѪҺ����������������ָ������С����Шѹ��ֱ�ӷ�ӳ���Ĺ��ܡ�
����6.����Ҫ�� ��Ҫ�в������ơ�һ�����Ƽ�ҩ������3�ࡣҩ�����Ƶ���Ҫԭ��Ϊǿ�ġ�������Ѫ�ܡ�
����(1)�������ƣ����ƻ�����������������
����(2)�������ฺ�ɣ���Ϣ����������������⾫����ţ��������ฺ�ɡ�
����(3)��ʳ�������������룬ˮ������ʱӦ����ˮ����������
����(4)������2��4L/�ֳ���������
����(5)����ҩ��������˥����������õ�ҩ�ͨ�����ơ���ˮ����Һ�����������żغͱ������ࡣ
�������ż�������ҩ������ҩ��������ҩ(Ϊ��Ч������ҩ)������(����)����������(����)�����������ҩ(Ϊ��Ч������ҩ)���������(˫�������)�ȣ�����Ļ���Ϊ�谭�ơ��ء��Ȼ���������ա���Ҫ������Ӧ����������ơ��ͼء�����Ѫ֢���ж���Ӧ�����Ȼ��ػ��뱣��������ҩͬʱʹ�á�������ົ������������Ѫ֢�����ڴ����Ӧ�ÿɸ����Ǻ͵��̴���л��ʹ������������á�
�����ڱ���������ҩ��Ϊ��Ч������ҩ������ҩ��������(������ͨ)��������वȡ����������ý����������ż�������Է�ֹ�ͼ�Ѫ֢�ķ�����
����(6)Ѫ������ҩ��ͨ����������Ѫ��(С����)��������ǰ���ɣ�������������Ѫ��(С����)��������ɡ�
������С��������ҩ���������Ƽ�������ҩ����������ͺ�������ɽ����(����ʹ)��
������С��������ҩ����Ѫ�ܽ�����ת��ø����ҩ(��������);ȩ��ͪ������ҩ(��������ͬʱΪ��������ҩ)����1��������ҩ(����ຣ���ͬʱ����С������С��������Ҫ����С����);����������ҩ(��������);ֱ���ɳ�Ѫ��ƽ������ҩ��(�����)�ȡ�
����(7)��ǿ�ļ�������ҩ���������Լ������ã��ֳ�Ϊ���Լ���ҩ����������������������˥�ߣ��������ǻ��������ĵ����ų�������˥�ߡ����������ʧ���IJ���������ѡ�
��������ػ��Ƽ�������ҩ����ظ�����ë����C(������)�ȡ�����ǿ�ļ����������������ഫ��ϵͳ��
�����ڦ������˷�ҩ������ҩ���ж�Ͱ��Ͷ�ͷӶ������ر������ڼ����ļ�����������˥���ߣ�С������������������������Ѫ����������������������������;�������������Դ���ݿ˵����ơ�����ʹ��Ӧ��С������ʼ��
�������������ø����ҩ������ҩ������ũ�Ͱ���ũ���������Լ������ú�������ΧѪ�����ã���������֢�����������˥��ʱ�Ķ������ƣ�����ʹ�ò����ʷ������ߡ�
����(8)����������ҩ������ҩ���������������ά����ȡ��Կ����������н������˷�����ǿ��������˥�߲����ȶ��IJ���Ӧʹ�æ���������ҩ����ҪĿ�IJ������ڶ�ʱ���ڻ���֢״�����dz���Ӧ�ôﵽ�ӻ������չ�����ٸ����ͽ�������ʵ�Ŀ�ġ����и��Լ������ã��ٴ�Ӧ��Ӧʮ�����ء�ͬʱ����֧�����������Ķ����������Ҵ������ͻ��������߽��á�
����(��)��������˥��
������������˥����ָ���ڼ������ಡ����������Ѫ�������½���������֯���ٹ�ע�������Ѫ���ۺ������ٴ�������Ǽ�������˥�ߣ���Ҫ����Ϊ���Է�ˮ����Դ���ݿˡ�
����1.���� ����IJ��йصļ��Թ㷺�ļ���������Ѫѹ��֢����������ʧ������Һ������졢��Ⱦ������Ĥ�ȡ�
����2.�ٴ����� �������غ������ѣ��ʶ���������˫��֧��Э������������Ƶ������(��30��40��/��)�����ԡ��ȴ����ۺ�ɫ��ĭ��̵�����겻�����ڴ���礡���ɫ�ס������졢Ѫѹ���ͣ�ֱ���ݿˡ�����ɼ����ʺ��������죬���β���ʪ���������������ļ��������ڱ����ɣ���һ����������
����3.����Ҫ��
����(1)��λ��ȡ��λ�������´��Լ��پ���������
����(2)������������(6��8L/��)���Ҵ�ʪ��(�Ҵ�Ũ��20%��30%)���������ͷ��ݼ���������ĭ�ı������������Ʒ���ͨ������Ҫʱ���û�еͨ������������
����(3)��ҽ����ҩ
��������ҩ�����Ƥ��ע�䣬ע�����������ơ�
����������ҩ��������ע�䣬ͬʱ�����ž�������������ǰ���ɵ����ã�ע���¼������
������Ѫ������ҩ��������ע������������С������С��������������ǰ��ǰ���ɣ�������עʱ���ܼ��Ѫѹ�仯���ܹ��ע����������軯���ж���������ҩ������24Сʱ;�����������С��������������ǰ����;������������С������ëϸѪ�ܣ���������ɡ�
������ǿ��ҩ��ë����C��������ע�䣬�۲�������ػ��ж���
������ƽ��ҩ��������������ע������֧���ܾ��Σ��������Լ�������Ѫ�����á�
��������Ƥ�ʼ��أ��������ɻ��������⻯�ɵ��ɾ�����ע������Ѫ���������������ٻ���Ѫ���������ëϸѪ��ͨ�ԴӶ������ˮ�ס�
����(4)��֫������֫���������پ����������������ʱʹ�ã�ʱ�䲻�˳�����ֹ֫�廵����
����(��)����˥�ߵĻ���
����1.�������� �����彻������������˥�����·�ѭ����Ѫ�йء�����Һ����������˥��������ѭ����Ѫ��ˮ���������͵���Ѫ֢�йء�����Ƥ�������������Σ�գ��뱻���Դ����������ޡ�ˮ�ײ�λ��ѹ��ѭ�������йء��ܻ������������Ѫ���½������Ĺ���ʧ���йء���������������Ч�������Ѫ���������ڴ�����ĭ̵�йء���DZ�ڲ���֢����ػ��ж�����Դ���ݿ�(��������˥��)����������Ⱦ����֫����Ѫ˨�γɡ�
����2.������ʩ
����(1)�������������ǵ��������������ฺ�����ʸ��財�˾���ο������֧�ַdz���Ҫ����������̽�ӣ���������˵�����ĸ��ܣ����ό�ǺͿ־壬�ȶ�������������Ҫʱ����ҽ��������ҩ��
����(2)��Ϣ���������������ճ���Ʒ�������ֿɼ�֮�������������ڴ��ϻ���ʹ�ñ�������Ӧ�����Դ���Ϣ���Է���������Ѫ˨����˨����ѹ���ȡ�
����(3)��ʳ�����������������룬<5g/��;��ϲ��߶�ˮ�ף�Ӧ<2g/��;������ҩ�߿��ʵ��ſ������踻��Ӫ��(�ȿ�ֵӦ�ϸ�)���ߵ��ס���ά���ء����������嵭��ʳ����ʳ��ͣ������������ฺ�������ʳ�������ʳ���������Ʒ������Ʒ��������ʳ����ͷ��ζ����ơ�ơ�̼�����ϵ�ʳƷ����ʳ�߲ˡ�ˮ�������ʵ�ʹ�ôС����������ȵ�ζƷ����ʳ�������̾ơ�
����(4)����۲�
���������ܹ۲첡�ˣ�һ�����ֺ������Ѽ��ء��������졢���ꡢ��ɫ�ס��������ٵ�֢״ʱ��Ҫ��ʱ����ҽ����������Ӧ�Ĵ�����
�����ڶ��ڹ۲�ˮ������ʱ仯�����ƽ�������
�����۹۲�ˮ�����������ÿĿ�����أ�ȷ��¼��������
�����ܱ��ִ��ͨ������ʳ��������ʳ��ά�����ʱ����������Ҫʱʹ�û�кҩ�������ɴ�����೦�������������ฺ����
��������������������˥�߸����е�����(2��4L/��)���е�Ũ��(29%��37%)������
����������Һ�ٶȣ�һ��Ϊÿ����20��30�Ρ�
����(5)����֢����
�����ٺ�������Ⱦ���������ڿ�����ͨ��ע�Ᵽů��
����������ʧ����ѧ�����Ҽ��������
������˨����Э�������Դ��IJ�������֫�����˶��ͼ��ⰴĦ������ˮ������֫�Դٽ�ѪҺѭ������ֹ��֫����Ѫ˨�γɣ���֫����Ѫ˨���������·�˨����
����(6)��ҩ����
����������ҩ���żغͲ�������ҩ����ʱ�����ز�����Ρ���������ҩ���˺ͼ��γ��ں��ã��Է������Ѫ�أ������ܲ�ȫ���˽��ñ�������ҩ�����ܹ۲�ˮ������ʱ仯���Է����ֵͼء���þ������Ѫ֢���ͼ�Ѫ֢���շ���ػ��ж�������ʧ�������IJ�����Ӧ�ô�������ҩʱӦע�ⲹ���Ȼ��ء����طḻ��ʳ������ɫ�߲ˡ����١��Ϲ������桢���ࡢ����ȡ�����ҩ�����糿�����ʹ�ã�����Ӱ�첡����Ϣ��
������Ѫ������ҩ��Ӧ���������Ƽ�Ӧע��۲첻����Ӧ�ķ�������ͷʹ����졢�Ķ����١�Ѫѹ�½��ȡ������ƾ�����עʱӦ�ϸ����յ��٣����ܼ��Ѫѹ���ı���λʱ�������˹��죬�Է�����ֱ���Ե�Ѫѹ��
����3.��������
����(1)����ָ�����������˱���־壬��������������
����(2)����ָ�������߲��˳�������ҹ��������ѡ��ļ�ʱ���Բ��õĻ��ⷽ�������ڲ������أ��������ӻ��ײ�������������ˮ�ף�Ӧ����Ϊ����˥�ߵ�ǰ���ѳ�������˥�ߡ�
����(3)��ʳָ�������踻��Ӫ�����ߵ��ס���ά���ء�����������ʳ�������������룬������͡������������ʳ����ά��ʳ���ֹ���ء�������ָ������͡�θ������Ѫ��֢״ʱ��Ӧ�������ά��ʳ���������θ����Ѫ�������Ѫ��
����(4)��Ϣ�ͻָ������֤�㹻��˯��ʱ�䡣�����Ĺ����������������Ϣ�ͻ���Դ������й��ɵ�֫������ɷ�ֹ����Ѫ˨�γɡ����黺�����������˥�߲���Ӧ�ƶ��ʵ�������������ഢ�����Ļ����ƽ��ɢ������̫��ȭ�ȣ��������������˶�����ء����ܵȡ�
����(5)��ҩָ������ҽ����ҩ��������������ҩ��̻Ს��ʶ��ҩ������ơ��������÷�����ҩʱ�䡢������Ӧ���̻Ს��������ҩ��⡣����Ѫ������ҩ�ߣ��ı���λʱ�������˹��죬�Է�ֹ����ֱ���Ե�Ѫѹ��
����(6)��Ժָ��������������ʳ;ע����Ϣ�ͻ;ָ��������ȷ���ÿڷ�ҩ;����������ã����ֲ���仯ʱ��ʱ��ҽ��
����(7)����Ů�Ե�����ָ����Ӧ���л���ҽ����ָ����������䡣
����(��)��ػ���ҩ��
�����������Լ������úͼ����������ã�����ǿ����������ͬʱ���������ļ������������ٴ���õ�ǿ��ҩ�
����1.��Ӧ֤ ����ǻ�����������ݻ��������ӵ����Գ�Ѫ������˥�ߣ���������ķ����������������������˥��Ч���Ϻ�;���Ը���Ѫ������˥����ƶѪ�Ի��״�ٹ��ܿ���֢�����ಡ���ļ��ס��ļ���������Ч��Ƿ�ѡ�
����2.����֤ ���Խ���֤Ϊ��ػ��ж�������ߡ������ļ�����24Сʱ�ڡ��ضȶ������խ�����ط��Ҵ������͡������Էʺ����ļ��������IJ����µ�����˥�ߵȽ��ɡ�
����3.��ػ���������˥����Ч��ָ�� �������ѻ��⣬ˮ�����ˣ��������ӣ���礼��ᡣ
����4.��ػ����Ƽ�
����(1)�ظ�����Ϊ�ڷ��Ƽ���ʹ��ά�����ĸ�ҩ����(ά������)�������ڷ�7���Ѫ��Ũ�ȿɴ���̬���������жȻ���������˥�ߵ�ά�����ơ�
����(2)ë����C(������)��Ϊ����ע���Ƽ��������ڼ�������˥����������˥����ʱ����������������˥�߰�����ķ������ߡ�
����5.���Է�Ӧ ��ػ���ҩ������Ƽ������ж������ӽ��������ж���ʹ�ú�Ӧ�ص�۲����ж���Ӧ�������ļ������������ļ���������ļ�����Ѫ�ء�����ȱ������˥�ߣ�����Ϊ�����˵������������ػ��ж���
����(1)θ�������������ػ�ҩ���ж����ٴ�����Ϊθ������Ӧ������Ϊʳ��ȱ�������ġ�Ż�£���θ������Ӧ���ռ�ά������ҩ�������ѽ��ټ���
����(2)��ϵͳ������Ϊͷʹ��ͷ�Ρ�����ģ�衢�����ӵȡ�
����(3)��Ѫ��ϵͳ����ػ��ж������صĶ��Է�Ӧ����Ϊ��Ѫ�ܷ�Ӧ������Ա���Ϊ��������ʧ�������ʻ�����<60��/�֣������ɹ����Ϊ�����������Ϊ���������(������ǰ����������)���������Ķ����ٰ鷿�Ҵ�����������ػ��ж��������Ա��֣�����з��Ҵ������͡�����Ķ������ȡ������ķ���������ʹ����ػƺ����ɱ�ù����ĵ�ͼST���㹳���ı䣬Ӧע���з�����ػ��ж���Σ�ա�
����6.���Է�Ӧ���� ��ͣ��ػ���ҩ����ͣ���ż�����ҩ���۲�����Ρ��ܾ�������ʧ�����ݶԻ�������ʧ������ʹ�ð���Ʒ���ơ��Կ�������ʧ�������Ѫ�ز��ͣ����ʹ����������Ӣ�ơ�һ�㲻ʹ�õ縴�ɣ������Ҳ���
����7.������ʩ.
����(1)�ϸ���ҽ����ҩ������������<60��/�ֻ�����ɹ����Ϊ������Ӧ��ͣ��ҩ��֪ͨҽ����
����(2)������ҩʱ���ϡ�ͺ�����ע���۲첡����ҩ��ķ�Ӧ����ͬʱ������ɡ����ʡ��ĵ�ͼ��Ѫѹ�仯��
����(3)ע�ⲻ����ᶡ��������ͪ(����ƽ)��ά������(�첫��)���Ƽ����������ء�����ͪ��ҩ����á�����Ƽ����ã�Ӧ���4Сʱ���ϡ�
����(4)���Ѫ��ظ���Ũ�ȡ�
����(5)�Ρ������ܲ�ȫ��Ӧ������
����(6)��ػ���ҩ�ﶾ�Է�Ӧ�Ĵ�������Ϊ����ͣ����ػ���ҩ���ϸ��Դ�������λ��ͣ���ż�����ҩ�����������þ�Σ����پ�������ʧ����
����(��)С����Ѫ������˥��
������Ѫ������˥����С��ʱ�ڳ�����Σ�ؼ�֢��
����1.�����뷢������ ���ļ����������Ź����½�����������Ѫ�����������л��Ҫ�IJ���״̬��С������˥����1���ڷ�������ߡ���Ѫ�ܼ����������������ಡ������
����2.�ٴ����� �곤����������������ƣ�����˥����Ҫ�Ƿ�ѭ����Ѫ�ı��֣�����˥����Ҫ����ѭ��������Ѫ�ı��֣�С����ȫ��˥�߽϶����
����Ӥ������˥����ϱ����ٰ���ʱ�������죬Ӥ��>180��/�֣���>160��/�֣������÷��Ȼ�ȱ�����͡��ں������ѡ�����ͻȻ���أ�����ʱ������60��/�����ϡ��۸δ��������3cm���ϣ����ʱ���ڽ�ǰ���������Ͷۻ���ֱ����ɡ���ͻȻ���ַ��겻������ɫ�ң�������ԭ�������͡������١���֫ˮ�ס�ǰ4��Ϊ��Ҫ�ٴ�������ݡ�
����3.�������X��飺��Ӱ�ձ����������������������֣�����Ѫ���ĵ�ͼ��飺�ķ������ҷʺ����ɱ仯�����ڲ�����ϼ�ָ��ǿ�����Ƽ���Ӧ�á������Ķ�ͼ��飺���Һ��ķ�ǻ������������ʱ���ӳ�����Ѫ�������͡��Բ�������а�����
����4.����Ҫ�� �����������⣬Ӧ��ǿ�����Ƽ���ͬʱ��ǿЧ����ҩ��Ѫ������ҩ��
����5.������ʩ
����(1)�������ฺ������ǿ�ļ���������ȡ����λ����ͷ̧��15o��30o;����˥��ʱ�������ڰ���λ����λ��˫���´������ٻ���Ѫ��;��Һʱ�ٶ�������ÿСʱ<5ml/kg��ʹ��ë����C������ע��ʱ�䲻����10����;�������ƻ������������ٴ̼���
����(2)������������������Ӫ���ḻʳ���ҽ�����������Է�ˮ��������ʱ����20%��30%���Ҵ�ʪ����
����(3)�����ơ�ˮ���������������ʳ����֢�����ɸ�������ʳ;���ƾ�����Һ���١�
����(4)Ԥ����ػ�ҩ���ж�
�����ٸ�ҩǰ��������ע�䣬��������Һϡ�ͣ�ÿ��ע��ǰ���Ȳ��1��������(��Ҫʱ������)�������ʻ���(�곤��<60��/��;Ӥ��<80��/��)�����ɲ��룬Ӧ��ʱ��ҽʦ����;���ĵ���ʾ����������ǰ������Ӧ����ͣҩ��
�����ڸ�ҩʱ����ע�ٶ�Ҫ��(������5����)���۲������仯;����������ҩҺ���ע�䡣
�����۸�ҩ����ҩ��������ʺ����ɣ���ע������˥�ߵı����Ƿ���ơ�
��������ҩ�ڼ䣺����������ʳ�����ص�ʳ���ҽ�����Ȼ�����Һ����ͼ�Ѫ֢�ǵ�����ػ��ж��ϳ�����������ͣ��ʳ�ƺ����ߵ�ʳ���ƶ�ǿ������Эͬ���ã��������ж���Ӧ��
����Ϊ�������������ñ���2019�껤ʿ�ʸ�֤���ԣ�����������2019�껤ʿ�ʸ�֤�����½����⣬���������Լ�������⣺
��������鿴>>>����ר��2019�껤ʿ�ʸ�֤�����½����������
��������鿴>>>2019�껤ʿ�ʸ�֤�����½���ϰͬ���½ڸ�������
��������鿴>>>2018-2012�껤ʿ�ʸ������⼰�����
��������鿴>>>2019�껤ʿ�ʸ�֤���ԡ�רҵʵ�������
��������鿴>>>2019�껤ʿ�ʸ�֤���ԡ�ʵ���������������
���� ��ʿ�ʸ�֤����������ϰ�����������DZ༭�Ƽ���һ�������⣬���µ�Ŷ������������࣬������ʿ�ʸ�֤����ģ������ҳ�� ����������ҳ�� ��
��ʿ�ʸ�֤����������ϰ�����������DZ༭�Ƽ���һ�������⣬���µ�Ŷ������������࣬������ʿ�ʸ�֤����ģ������ҳ�� ����������ҳ�� ��
ִҵҩʦִҵҽʦ�����ʸ���������ְ����ʿ�ʸ�֤������ʦ���ܻ�ʦסԺҽʦ�ٴ�ִҵҽʦ�ٴ�����ҽʦ��ҽִҵҽʦ��ҽ����ҽʦ����ҽҽʦ����ҽ������ǻִҵҽʦ��ǻ����ҽʦ��������ҽʦ��������ҽʦʵ�������ڿ�����ҽʦ�������ҽʦ��ҽ�ڿ�������������ҽʦ������ҽʦ��ҩʿ/ʦ��ҩʿ/ʦ�ٴ����鼼ʦ�ٴ�ҽѧ������ҽ����
�������ְ���м����ְ������ʦע����ʦ֤ȯ��ҵ���д�ҵ���ʵ��ͳ��ʦ���ʦ�����ʦ�����ҵ�ʸ�˰��ʦ�ʲ�����ʦ��������ʦACCA/CAT�۸��֤ʦͳ���ʸ��ҵ
һ������ʦ��������ʦ��������ʦ��۹���ʦ����ְ����·����ʦ�����˴�Աע�Ὠ��ʦ�������ʦ��������ʦ��ѯ����ʦ���ز�����ʦ ����滮ʦ�ṹ����ʦ��������ʦ��ȫ����ʦ�豸����ʦ����Ӱ���������صǼǴ�����·���ʦ��·����ʦ��������ʦůͨ����ʦ����ˮ����ʦ��������ʦ